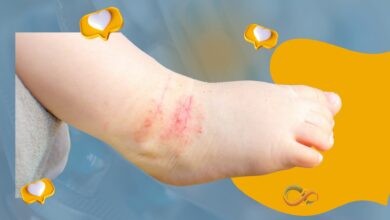
O que é Psoríase?
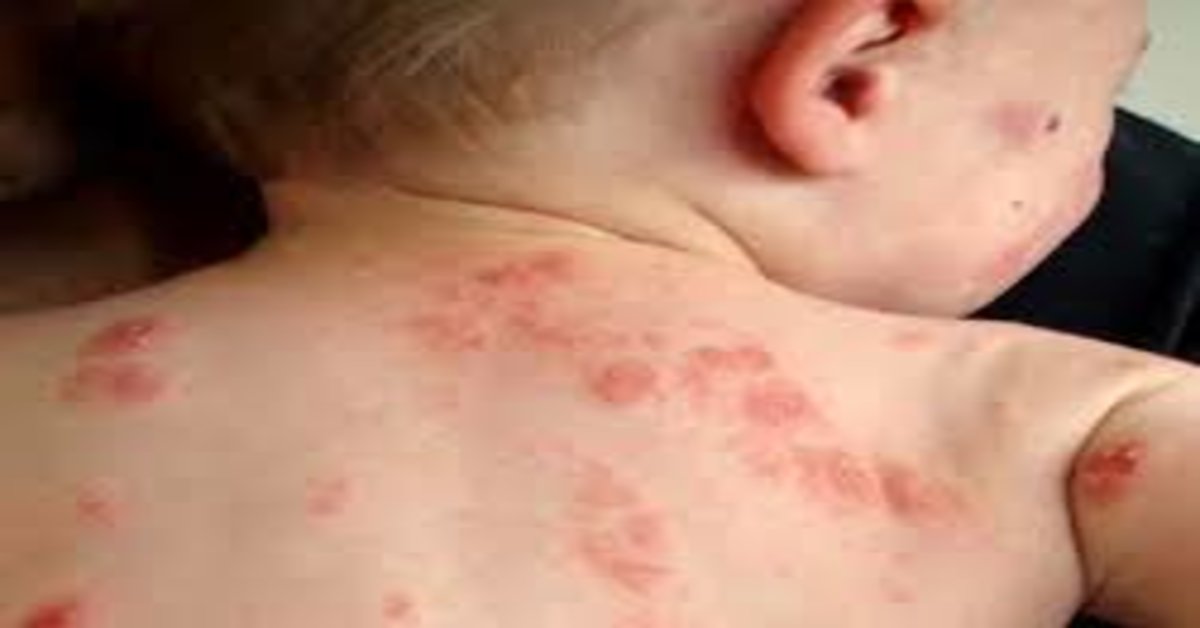
A psoríase é uma doença crônica e recorrente que causa o aparecimento de uma ou mais placas vermelhas, levemente salientes, que têm escamas prateadas e uma extremidade definida entre a placa e a pele normal.
A psoríase é comum e afeta cerca de 1 a 5% da população mundial. Pessoas de pele clara são mais sucetíveis a psoríase, enquanto pessoas negras estão menos propensas a desenvolver a doença. A psoríase começa, com mais frequência, em pessoas com idade entre 16 a 22 anos e de 57 a 60 anos. Entretanto, pessoas de todas as faixas etárias e raças estão suscetíveis.
As placas de psoríase são produzidas devido a um índice anormalmente elevado de crescimento das células cutâneas. A razão para o rápido crescimento das células é desconhecido, mas acredita-se que um problema no sistema imunológico tenha um papel importante. O distúrbio geralmente se manifesta em famílias, e certos genes estão associados com a psoríase.
Tipos de psoríase
São vários os tipos de psoríase, que se apresentam e também são tratados de formas diferentes. Dentre eles estão:
Psoríase Vulgar ou em placas
É a forma mais comum da doença, caracterizada por lesões de tamanhos variados, delimitadas e avermelhadas, com escamas secas esbranquiçadas ou prateadas que surgem no couro cabeludo, joelhos e cotovelos. Algumas vezes elas podem coçar, causar dor e atingir todas as partes do corpo, inclusive genitais e dentro da boca do paciente. Nos casos considerados mais graves, a pele ao redor das articulações pode rachar e sangrar.
Psoríase Invertida
Psoríase invertida é em forma de manchas inflamadas e vermelhas que atingem, principalmente, as áreas mais úmidas do corpo, onde normalmente se formam dobras, como nas axilas, virilhas, em baixo dos seios e ao redor dos órgãos genitais. No caso de pessoas com obesidade, esse tipo de psoríase pode ser agravado, da mesma forma quando há sudorese excessiva e atrito na região.
Psoríase Gutata
De acordo com a Sociedade Brasileira de Dermatologia, este tipo da doença é mais comum entre crianças e jovens com menos de 30 anos. A psoríase gutata geralmente é desencadeada por infecções bacterianas, como as de garganta, por exemplo. São formadas pequenas feridas, em forma de gota, que são cobertas por uma fina “escama”. Normalmente aparecem no tronco, pernas, braços e couro cabeludo.
Psoríase Ungueal
É o tipo de psoríase que afeta os dedos e unhas das mãos e dos pés. Ela faz com que a unha cresça de forma anormal, engrosse e escame, perca a cor, surgindo depressões puntiformes ou manchas amareladas. Em alguns casos a unha acaba por se descolar da carne ou esfarelar.
Psoríase Pustulosa
Esta é uma forma rara de psoríase, em que podem aparecer manchas em todas as partes do corpo ou se concentrar em áreas menores, como pés e mãos. Elas se desenvolvem rapidamente, formando bolhas cheias de pus poucas horas depois da pele se tornar vermelha. Essas bolhas normalmente secam dentro de um ou dois dias, mas podem reaparecer durante vários dias ou semanas, ocasionando febre, calafrios, fadiga e coceira intensa.
Psoríase Eritrodérmica
É o tipo menos comum das psoríases, com lesões generalizadas em 75% do corpo ou mais, com manchas vermelhas que podem coçar ou arder de forma intensa, levando a manifestações sistêmicas. São vários os fatores que podem desencadear este tipo de psoríase, dentre eles tratamentos intempestivos com o uso ou retirada abrupta de corticosteroides, infecções, queimaduras graves, ou outro tipo de psoríase que foi mal controlada.
Psoríase Artropática ou Artrite Psoriásica
Este tipo da doença pode estar relacionada a qualquer forma clínica da psoríase e, além de apresentar inflamação na pele e descamação, a psoríase artropática ou artrite psoriásica, também é caracterizada por fortes dores nas articulações e pode causar rigidez progressiva.
Psoríase Palmo-plantar
As lesões aparecem como fissuras nas palmas das mãos e nas solas dos pés.
Causas
Não se sabe a causa exata da psoríase. O que se acredita até agora é que em nosso sistema imunológico existe uma célula conhecida como célula T, que percorre todo o corpo humano em busca de elementos estranhos, como vírus e bactérias, com o intuito de combatê-los. Se a pessoa tem psoríase, as células T acabam atacando células saudáveis da pele, como se fosse para cicatrizar uma ferida ou tratar uma infecção.
Alguns fatores que podem desencadear em psoríase, são:
- Infecções de garganta e de pele
- Lesões na pele, como feridas, machucados, queimaduras de sol ou outras de natureza física, química, elétrica, cirúrgica ou inflamatória
- Estresse
- Variações climáticas
- Fumo
- Consumo excessivo de álcool
- Medicamentos, como alguns prescritos para transtorno bipolar, pressão alta e malária
- Alterações bioquímicas, ou seja, do metabolismo de algumas substâncias na pele.
Fatores de risco
- Fumo: o uso do cigarro não só é um fator de risco para psoríase como também pode determinar o quão grave será a doença.
- Histórico familiar: talvez este seja o fator de risco mais significativo para psoríase. Quanto mais parentes diagnosticados com a doença o paciente tiver, mais chances de desenvolver a doença
- Obesidade: o excesso de peso facilita o desenvolvimento da doença
- HIV/Aids: pessoas com Aids ou portadoras do vírus HIV, que têm deficiência no sistema imunológico, também são mais propensas a desenvolver a psoríase
- Estresse: ele também pode impactar no sistema imunológico
- Infecção bacteriana ou viral: pessoas com quadros constantes de infecção têm igualmente mais chances de serem diagnosticadas com a doença
Sintomas de Psoríase
Os sintomas da psoríase variam de pessoa para pessoa, mas geralmente incluem os seguintes:
- Lesões avermelhadas na pele, cobertas com uma camada brancoprateada e descamativa
- Pequenas manchas vermelhas
- Pele seca, com facilidade para sangramentos
- Unhas espessas e esfareladas, amareladas, descoladas e com furinhos na superfície
- Inchaço nas articulações
- Articulações rígidas e doloridas
- Placas e descamações no couro cabeludo, cotovelos e joelhos.
Diagnóstico e Exames
O especialista que pode diagnosticar a psoríase é o dermatologista.
Estar preparado para a consulta pode facilitar o diagnóstico e otimizar tempo. Anote seus sintomas e dúvidas antes de consultar o médico, isso vai ajudar bastante.
Diagnóstico de Psoríase
O diagnóstico da psoríase é clínico, por meio de um exame físico realizado pelo médico, com análise da pele, unhas e couro cabeludo, e verificando se os sintomas realmente representam psoríase. O médico também deverá levar em conta o histórico familiar do paciente para psoríase, uma vez que já que ter algum parente com a doença aumenta as chances de desenvolvê-la. O especialista também pode pedir para o paciente fazer uma biópsia da pele afetada para confirmar o diagnóstico.
Tratamento de Psoríase
Existem diversos tipos de tratamento para psoríase, mas todos têm pelo menos um dos seguintes objetivos:
- Reduzir a inflamação e formação das placas, fazendo com que as células da pele parem de crescer tão rapidamente
- Regular e normalizar a aparência da pele.
Para isso, existem três opções gerais de tratamento: tópico (cremes e pomadas), sistêmico e por fototerapia. A escolha dependerá do tipo de psoríase desenvolvida e do histórico do paciente. Apenas o médico poderá indicar qual o melhor tratamento.
Prognóstico
A psoríase é uma doença crônica que pode ser controlada com tratamento, mas ela também pode desaparecer por algum tempo e depois voltar. Além disso, são diversos os fatores que podem desencadear os sintomas, desde estresse até infecções, dependendo do grau do problema e do próprio organismo do paciente. Os sintomas também podem ser bastante incômodos e, por vezes, acabar afetando a autoestima da pessoa com psoríase. Com isso, as seguintes dicas podem ser bastante úteis:
Tenha uma dieta saudável
Evite o estresse
Use roupas confortáveis que não causem atrito com a pele
Cuidado com outros medicamentos e cosméticos
Complicações possíveis
- Artrite psoriásica: Complicação da psoríase que pode causar danos às articulações
- Problemas oculares: Algumas condições oculares, como conjuntivite, blefarite e uveíte são mais comuns em pessoas com psoríase
- Obesidade: Pessoas com psoríase, principalmente aquelas com as formas mais severas da doença, são mais propensas a desenvolver obesidade. Ainda não se sabe exatamente como elas estão ligadas, mas acredita-se que seja por praticarem menos atividades físicas por conta da própria condição de saúde. Além disso, pessoas com obesidade que desenvolvam psoríase têm maior chance de contrair formas mais graves da doença
- Diabetes tipo 2: O risco do paciente com psoríase desenvolver diabetes tipo 2 é aumentado quanto mais severo for o tipo de psoríase
- Doenças cardiovasculares: O risco de infarto, taquicardia e outras condições cardiovasculares são maiores em pessoas com psoríase em comparação com quem não tem a doença. Isso pode ser devido a um excesso de inflamações, efeito colateral de alguns tratamentos ou a um aumento do risco de desenvolver obesidade e outros fatores que contribuem para o aparecimento de doenças cardiovasculares
- Outras doenças metabólicas: como a doença celíaca, esclerose, doença de Crohn, entre outras
- Síndrome metabólica
- Hipertensão arterial
- Doença de Parkinson
- Doenças dos rins.
A psoríase pode ainda causar problemas na qualidade de vida do paciente, levando-o a sintomas de depressão, baixa autoestima, isolamento social, problemas no trabalho e em outros círculos sociais.
Psoríase tem cura?
A psoríase é uma doença crônica que pode ser controlada com tratamento. No entanto, os sintomas podem desaparecer por algum tempo e depois retornar. Não é possível prever com certeza quando as crises irão se manifestar. A psoríase passa por ciclos, aparentemente aleatórios, de melhora e piora dos sintomas. Hidratar a pele ajuda a aliviar os sintomas, mas a abordagem terapêutica precisa ser direcionada para cada tipo e intensidade do quadro de psoríase.
Fonte: https://www.msdmanuals.com
Imagem: http://psoriazs.ru/simptomatika/psoriaz-u-detej.html